Tan máu bẩm sinh hiện nay được xem là bệnh di truyền phổ biến ở Việt Nam. Hiện nay có khoảng 7% người dân trên toàn cầu mang gen bệnh thalassemia – tan máu bẩm sinh. Thalassemia để lại nhiều tai biến nguy hiểm ở trẻ nhỏ. Khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia chào đời mỗi năm, trong đó có khoảng 2.000 trẻ bị bệnh thalassemia ở mức độ nặng và khoảng 800 trẻ không thể chào đời do phù thai. Nếu cả hai vợ chồng cùng mang gen, tỷ lệ sinh con mắc bệnh và mang gen là 75%/lần sinh. Dưới đây là một trường hợp cả hai vợ chồng mang gen bệnh sinh con khoẻ mạnh. Đó là hai em bé đáng yêu của mẹ Hồng!
❣️Ngày 23/07/2024: Trữ trứng sớm và muộn có gì khác nhau?
❣️Ngày 22/07/2024: 2 chiếc phôi ngày 3 hai em bé đáng yêu!
❣️Ngày 23/07/2024: Hiệu quả của phương pháp đông lạnh phôi thuỷ tinh hoá như thế nào?
❣️Ngày 19/07/2024: Bệnh nhân mang gen loạn dưỡng cơ gốc chi sinh con khoẻ mạnh!
❣️Ngày 19/07/2024: Bệnh nhân lỗ ngoài tử cung bị chít hẹp chuyển phôi thành công!
❣️Ngày 18/07/2024: PGT-M giúp bệnh nhân sinh con khoẻ mạnh
Bệnh thalassemia gây ra những hậu quả gì?
Bệnh Thalassemia (tan máu bẩm sinh) là bệnh thiếu máu tán huyết di truyền với biểu hiện chính của bệnh là thiếu máu. Mỗi thể bệnh là do bất thường tổng hợp một loại chuỗi globin, kết quả tạo ra các hồng cầu nhỏ, hình dạng bất thường, dễ tan máu. Bệnh có hai biểu hiện chính là thiếu máu và ứ sắt trong cơ thể.
Tan máu bẩm sinh là bệnh di truyền lặn trên nhiễm sắc thể thường, bệnh gây ra những ảnh hưởng nghiêm trọng đến giống nòi. Tỷ lệ mắc bệnh như nhau ở cả giới nam và nữ.
Hiện nay, ở nước ta có khoảng trên 12 triệu người mang gen bệnh tan máu bẩm sinh. Và có trên 20.000 người bệnh mức độ nặng cần phải điều trị cả đời. Mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng và khoảng 800 trẻ không thể ra đời do phù thai. Người bị bệnh và mang gen có ở tất cả các tỉnh/thành phố, các dân tộc trên toàn quốc.
Tùy vào mức độ người bệnh sẽ phải đối mặt với những biến chứng vô cùng nặng nề như:
- Ứ đọng sắt: Đây là nguyên nhân hàng đầu gây tử vong do Thalassemia thể nặng.
- Dị tật xương: Những bệnh nhân mắc Thalassemia thể nặng bị phá hủy tế bào hồng cầu, dẫn đến hiện tượng tăng sinh hồng cầu trong tủy xương.
- Nhiễm trùng: người bệnh Thalassemia cũng bị đe dọa tính mạng bởi nguy cơ nhiễm trùng cao. Nhất là ở những bệnh nhân đã từng tiến hành phẫu thuật lá lách.
- Các bệnh lý về tim mạch.
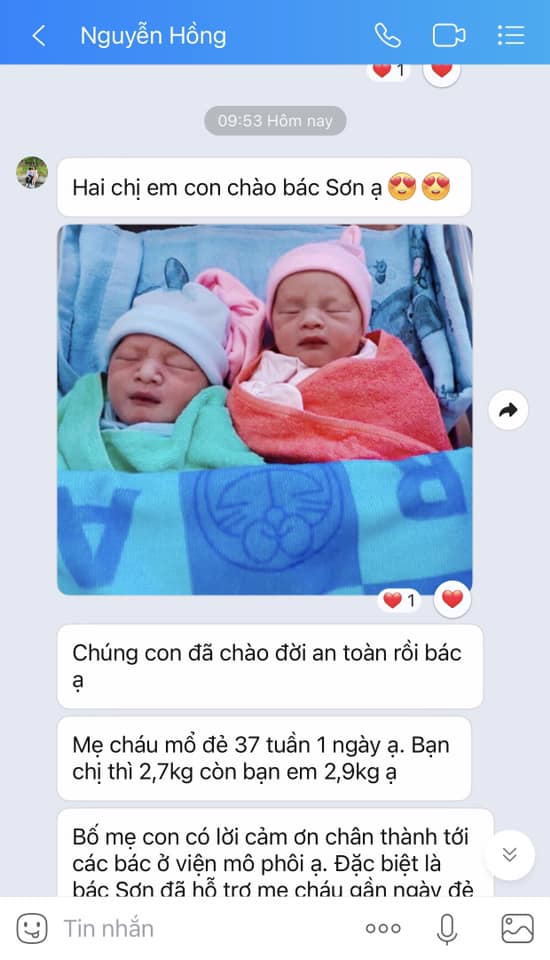
Hai em bé đáng yêu của mẹ Hồng!
Các mức độ của bệnh Thalassemia
Bệnh có 5 mức độ biểu hiện tùy theo số lượng gen bị tổn thương:
- Mức độ nhẹ. Triệu chứng máu thường rất kín đáo. Người bệnh thường chỉ được phát hiện khi có kèm theo bệnh lý khác như nhiễm trùng, phẫu thuật, có thai…
- Mức độ trung bình. Biểu hiện thiếu máu rõ ở trẻ trên 6 tuổi;
- Mức độ nặng. Biểu hiện thiếu máu nặng khi trẻ chưa đến 2 tuổi: gan và lá lách to, vàng da, chậm phát triển vận động và thể chất. Nếu không được điều trị bệnh sẽ ngày càng trầm trọng. Người bệnh sẽ bị biến dạng gương mặt: mũi tẹt, dô xương trán và xương chẩm, nhô xương hàm.
- Mức độ rất nặng: Biểu hiện phù thai từ khi còn trong bụng mẹ, có thể tử vong ngay sau sinh do suy tim và thiếu máu nặng.
- Thể ẩn không có biểu hiện gì khác biệt, không thiếu máu (thậm chí có thể hiến máu được).
Cơ chế di truyền của bệnh Thalassemia
Bệnh tan máu bẩm sinh là bệnh di truyền lặn trên nhiễm sắc thể thường. Do vậy tỷ lệ nam và nữ bị bệnh như nhau. Khi cả vợ và chồng cùng mang gen bệnh thalassemia thì mỗi lần sinh có 25% nguy cơ con bị bệnh, 50% khả năng con mang một gen bệnh và 25% khả năng con bình thường.
Người mang gen sẽ không có biểu hiện gì. Nhưng nếu cả 2 vợ chồng cùng mang gen thì sẽ rất nguy hiểm. Thalassemiađược coi là một gánh nặng cho gia đình và cả ngành y tế. Chính vì vậy, việc tầm soát trước sinh sẽ giúp tránh khỏi những nguy cơ không mong muốn.
Hai vợ chồng cùng mang gen sinh con khoẻ mạnh!
Cũng giống như nhiều cặp vợ chồng khác, vợ chồng chị Hồng (Thái Nguyên) đến Viện khám khi đã có hai lần phải bỏ thai vì phù thai. Khi đó hai vợ chồng bị suy sụp tinh thần vì hai vợ chồng khoẻ mạnh, dễ có thai mà cả hai lần đều bất thường.
Sau khi đến Viện khám và được tư vấn di truyền, vợ chồng chị hiểu rõ hơn về người lành mang gen như vợ chồng chị. Và nếu không có sự can thiệp của khoa học, nếu để mang thai tự nhiên có thể lại gặp tình trạng như hai lần trước.
Sau đó, anh chị quyết định làm thụ tinh trong ống nghiệm kết hợp sinh thiết phôi tại Viện. Chị Hồng có 5 phôi ngày 5, sau PGT-M chọn được 4 phôi khoẻ mạnh. Vì chất lượng phôi không được tốt nên bác sĩ chỉ định chuyển 2 phôi cho chị Hồng.
Và thật may mắn, anh chị cũng là một trong số nhiều bệnh nhân thành công chuyển phôi ngay lần đầu tiên tại Viện. Hai chiếc phôi bé nhỏ đều làm tổ và lớn thành hai em bé khoẻ mạnh, đáng yêu!
Chị Hồng chia sẻ. “Chúng con đã chào đời an toàn rồi bác ạ. Mẹ cháu mổ đẻ 37 tuần 1 ngày. Bạn chị thì 2,7kg còn bạn em 2,9kg ạ. Bố mẹ con có lời cảm ơn chân thành tới các bác ở viện mô phôi ạ. Đặc biệt là bác Sơn đã hỗ trợ mẹ cháu gần ngày đẻ luôn. Chị em cháu là phôi sàng lọc bệnh Thalas ạ. Cảm ơn Bác nhiều nhiều vì dù bác siêu bận nhưng vẫn luôn nhiệt tình với bệnh nhân như chúng em. Chúc các bác sĩ ở viện luôn mạnh khỏe ngày càng có nhiều em bé khỏe mạnh chào đời ạ.
Chúc mừng thành công ca điều trị của bệnh nhân! Chúc hai em bé luôn mạnh khoẻ, hay ăn chóng lớn nhé!




Bài viết liên quan
Gia đình em bé Thóc đến thăm Viện
Thụ tinh trong ống nghiệm hiện nay là phương pháp hỗ trợ sinh sản hiện ...
Th1
Em bé Khoai của Viện
Được làm cha mẹ là mong ước chính đáng của mỗi người sau khi kết ...
Th1
Em bé Minh Duy – thành quả một phôi duy nhất
Trước đây khi kỹ thuật nuôi phôi chưa phát triển, bệnh nhân sẽ được chuyển ...
Th1
Thêm một bệnh nhân khuyết sẹo vết mổ điều trị thành công
Trước đây nhiều người vẫn nghĩ: không thể nào vô sinh khi đã từng sinh ...
Th12
Bệnh nhân sàng lọc bệnh Pompe thành công
Bệnh lý di truyền là một trong những rào cản để sinh con khoẻ mạnh ...
Th12
Em bé Tạ Nhật Duy
Trước đây khi kỹ thuật nuôi phôi chưa phát triển, bệnh nhân sẽ được chuyển ...
Th12