Sinh ra em bé khoẻ mạnh là đích đến cuối cùng của Hỗ trợ sinh sản. Thế nhưng không phải thai kỳ nào cũng may mắn cán đích trọn vẹn. Có những trường hợp mang thai nhưng thai lưu, thai dị tật… Một trong những nguyên nhân lớn nhất dẫn đến tình trạng đó chính là phôi mang đột biến dị bội. Sàng lọc trước sinh, chẩn đoán trước sinh hiện nay là một việc làm cần thiết để sinh con khoẻ mạnh từ bố mẹ có bất thường. Phân tích di truyền trước chuyển phôi PGT hiện nay là một xét nghiệm phổ biến tại các trung tâm hỗ trợ sinh sản. Chọc ối được xem là xét nghiệm chẩn đoán trước sinh được chỉ định cho một số trường hợp. Và tại sao một số trường hợp đã xét nghiệm PGT nhưng vẫn cần chọc ối?
Những trường hợp nào cần thực hiện PGT?
PGT (Preimplantation Genetic Testing- PGT) hay còn gọi sinh thiết phôi. Đây là kỹ thuật giúp phát hiện bất thường về di truyền trong những phôi được tạo ra từ thụ tinh trong ống nghiệm (IVF). Sàng lọc di truyền ở giai đoạn sớm khi phôi chưa được chuyển vào tử cung nhằm giúp lựa chọn được phôi tối ưu để chuyển phôi.
Trong một số trường hợp, phôi tạo thành có sự bất thường số lượng hay cấu trúc nhiễm sắc thể, hoặc mang các bệnh di truyền đơn gen, có thể dẫn đến sẩy thai tự nhiên, thai ngưng phát triển, thai dị tật nặng. Sinh thiết phôi sẽ giúp loại trừ các nguy cơ này trước khi chuyển phôi vào tử cung người mẹ.
Có mấy loại sinh thiết phôi?
Sinh thiết phôi gồm 3 nhóm chính:
- Xét nghiệm bất thường số lượng nhiễm sắc thể (PGT-A).
- Xét nghiệm cho tình trạng tái sắp xếp cấu trúc nhiễm sắc thể (PGT-SR).
- Xét nghiệm cho các bệnh di truyền đơn gen (PGT-M).
Tầm quan trọng của kỹ thuật PGT
- Tầm soát các bất thường về nhiễm sắc thể và gen.
- Những phôi được tầm soát về chất lượng di truyền tốt sẽ có khả năng làm tổ cao và phát triển thai tốt.
- Giảm nguy cơ sảy thai, thai dị tật.
- Giảm tỷ lệ đa thai do giảm số phôi chuyển (chuyển đơn phôi nguyên bội)
- Giảm thời gian điều trị tính đến khi đến có con do các phôi đã được chọn lọc kĩ trước khi chuyển.
- Giảm chi phí phát sinh trong quá trình điều trị các dị tật của thai nhi và không ảnh hưởng đến sức khỏe của người mẹ.
PGT áp dụng cho những trường hợp nào?
Mỗi nhóm xét nghiệm PGT sẽ có nhóm đối tượng bệnh nhân cụ thể:
PGT – M
PGT-M trước đây gọi là PGD. PGT-M là xét nghiệm xác định các đột biến đơn gen liên quan đến một số bệnh di truyền. Ví dụ như tan máu bẩm sinh Thalassemia, Teo cơ tủy (SMA), Hemophilia… PGT-M được chỉ định cho các cặp vợ chồng mang gen đột biến gây bệnh. Có nguy cơ cao sinh con mắc bệnh di truyền đơn gen.
Mục đích của kỹ thuật PGT-M
PGT-M được thực hiện khi bố hoặc mẹ đã được chẩn đoán mang các biến thể gen gây ra một bệnh lý nào đó. Và không muốn di truyền gen bệnh cho con của mình. Sau khi xét nghiệm, các phôi bình thường sẽ được chuyển vào tử cung của người mẹ.
Một số bệnh có thể chẩn đoán được như: Thalassemia, Hemophilia, bệnh teo cơ tủy, bệnh loạn dưỡng cơ Duchenne, loạn dưỡng cơ tủy, loạn dưỡng cơ bẩm sinh,…
PGT – A
PGT – A là xét nghiệm sàng lọc bất thường số lượng nhiễm sắc thể. Cơ sở của phương pháp này dựa trên việc phôi giai đoạn trước khi làm tổ vào tử cung người mẹ có tỷ lệ bất thường rất cao. Đặc biệt, đối với những phụ nữ lớn tuổi (theo tuổi sinh sản) thì tỷ lệ bất thường tăng lên rất cao và có thể lên tới 90% ở những phụ nữ trên 42 tuổi.
Mục đích của kỹ thuật PGT – A
PGT-A nhằm phát hiện các bất thường lệch bội nhiễm sắc thể của phôi. PGT-A được thực hiện cho các trường hợp như: bệnh nhân lớn tuổi (>35 tuổi), sảy thai thai lưu nhiều lần (trên 2 lần), thất bại làm tổ nhiều lần, thiểu năng tinh trùng nặng.
PGT – SR
PGT-SR là xét nghiệm đánh giá về bất thường do tái sắp xếp cấu trúc nhiễm sắc thể. Xét nghiệm PGT-SR có thể phát hiện được các bất thường nhiễm sắc thể do chuyển đoạn không cân bằng, chuyển đoạn Robertson và đảo đoạn nhiễm sắc thể.
Mục dích của kỹ thuật PGT – SR
Bệnh nhân có chuyển đoạn cân bằng thì thường không có biểu hiện gì về mặt sức khỏe. Tuy vậy trong quá trình sinh sản và di truyền cho thế hệ sau thì sự cân bằng này mất đi. Từ đó dẫn đến không đậu thai, sảy thai hoặc đứa trẻ khi sinh ra sẽ có dị tật.
Phương pháp này dành cho cặp đôi mang bất thường cấu trúc nhiễm sắc thể. Vợ hoặc chồng (hoặc cả 2) không may bị đảo đoạn, lặp đoạn, chuyển đoạn, mất đoạn, nhân đoạn nhiễm sắc thể.
Trường hợp nào nên thực hiện chọc ối trước sinh?
Nước ối được hình thành cùng với sự phát triển của thai nhi. Khi thai nhi được 12 ngày, nước ối đã trở thành môi trường sống giữ vai trò quan trọng. Nước ối cung cấp dinh dưỡng, bảo vệ thai nhi ở trong bụng mẹ.
Do sự tái hấp thu nước ối của thai nhi trong quá trình mang thai qua dây rốn, màng ối, hệ tiêu hóa… khiến cho nước ối có chứa các tế bào ADN của thai nhi. Thông tin di truyền từ các tế bào ADN của thai nhi có trong nước ối tương tự như tế bào ADN của thai nhi khi được sinh ra.
Chính vì vậy, chọc ối được coi là một xét nghiệm chẩn đoán cuối cùng đối với những mẹ bầu có kết quả các phương pháp sàng lọc thường quy không xâm lấn kết luận con có nguy cơ cao.
Chọc ối là gì?
Chọc ối là một xét nghiệm trước sinh giúp bác sĩ thu thập những thông tin sức khỏe cần thiết của thai nhi từ một mẫu nước ối của người mẹ.
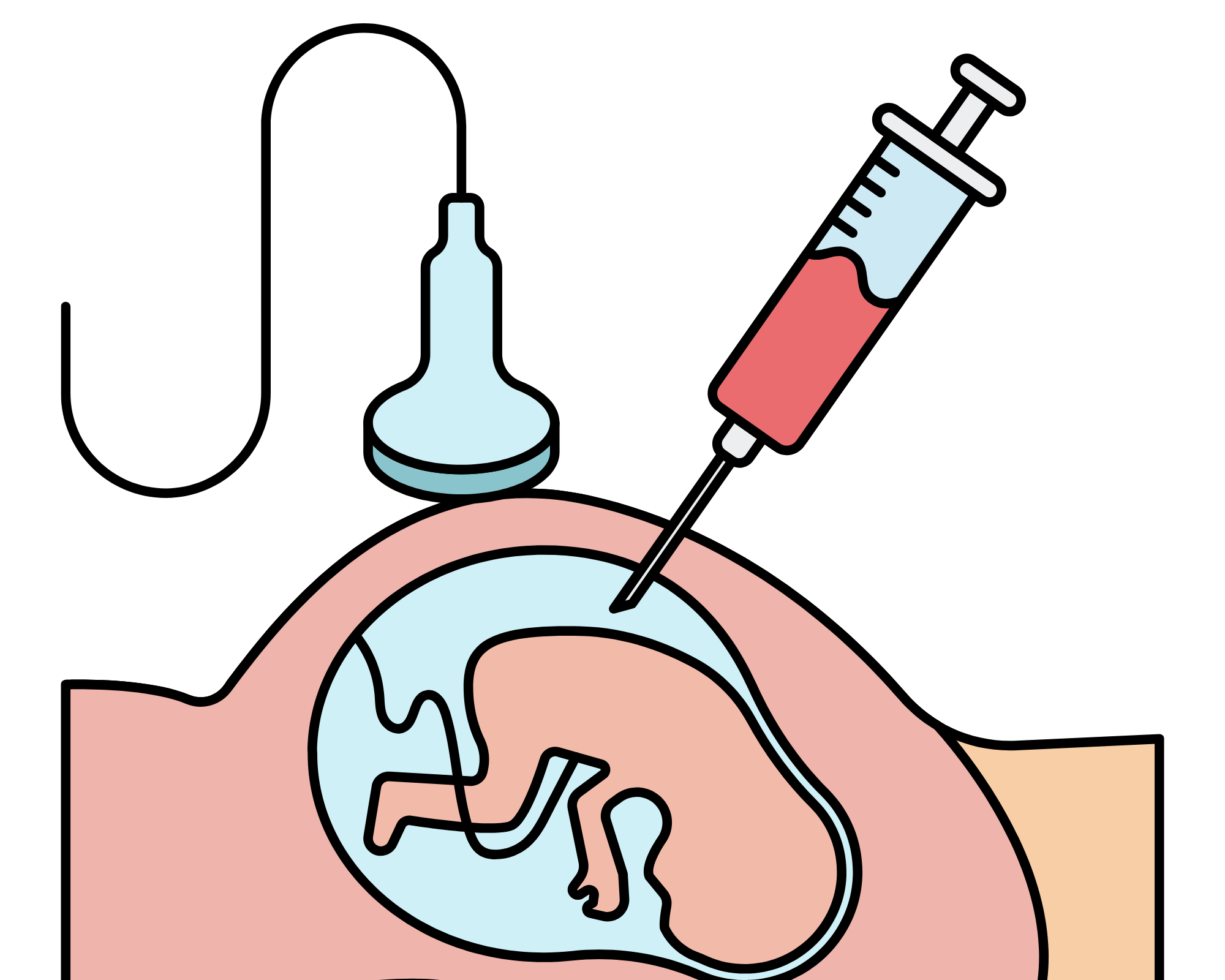
Từ dịch ối có thể làm các xét nghiệm phát hiện các bất thường di truyền của thai. Chọc ối dưới hướng dẫn siêu âm nên đây được xem là một thủ thuật an toàn của chẩn đoán tiền sản.
Những trường hợp nào bác sĩ cho chỉ định chọc ối?
Đó là những trường hợp sau:
- Siêu âm hình thái bất thường như độ mờ da gáy dày, không có xương mũi…
- Xét nghiệm sàng lọc nguy cơ cao như Double test, Triple test, NIPT
- Người mẹ mang thai từ 35 tuổi trở lên
- Có tiền sử sinh con mắc dị tật bẩm sinh, sảy thai, thai lưu không rõ nguyên nhân
- Gia đình có tiền sử dị tật bẩm sinh di truyền
- Mắc bệnh truyền nhiễm trong quá trình mang thai
- Mắc phải những bệnh liên quan đến nhóm bệnh tan máu bẩm sinh…
Tại sao một số trường hợp đã xét nghiệm PGT nhưng vẫn cần chọc ối?
Từ khi ra đời đến nay, PGT đã giúp cho hàng triệu gia đình cơ cơ hội sinh con khoẻ mạnh. Đặc biệt là đối với các trường hợp có bố mẹ mắc bệnh lý di truyền. Tuy nhiên PGT về bản chất là một loại xét nghiệm sàng lọc, sinh thiết phôi không kiểm tra được toàn bộ bất thường di truyền và chỉ có giá trị trong phạm vi xét nghiệm.
Bên cạnh đó, có rất nhiều bất thường khác không được phát hiện bằng PGT, ví dụ:
- Đột biến mới phát sinh (de novo mutation).
- Các bất thường di truyền không nằm trong phạm vi xét nghiệm ban đầu…
Bên cạnh đó sinh thiết phôi chỉ lấy một vài tế bào – có thể không đại diện cho toàn bộ phôi. Chính vì vậy có thể dẫn tới hiện tượng khảm nhiễm sắc thể.
Do đó, kết quả PGT không thay thế chẩn đoán trước sinh và trong một số trường hợp có thể được chỉ định chọc ối để có kết quả chẩn đoán chinh xác.
Quy trình thực hiện chọc ối như thế nào?
Bước 1: Bác sĩ cho chỉ định xét nghiệm cận lâm sàng gồm: công thức máu, sinh hóa, đông máu với kết quả trong giới hạn bình thường. Khi toàn trạng ổn định, thai phụ sẽ được chỉ định và ký cam đoan chọc ối tại bệnh viện.
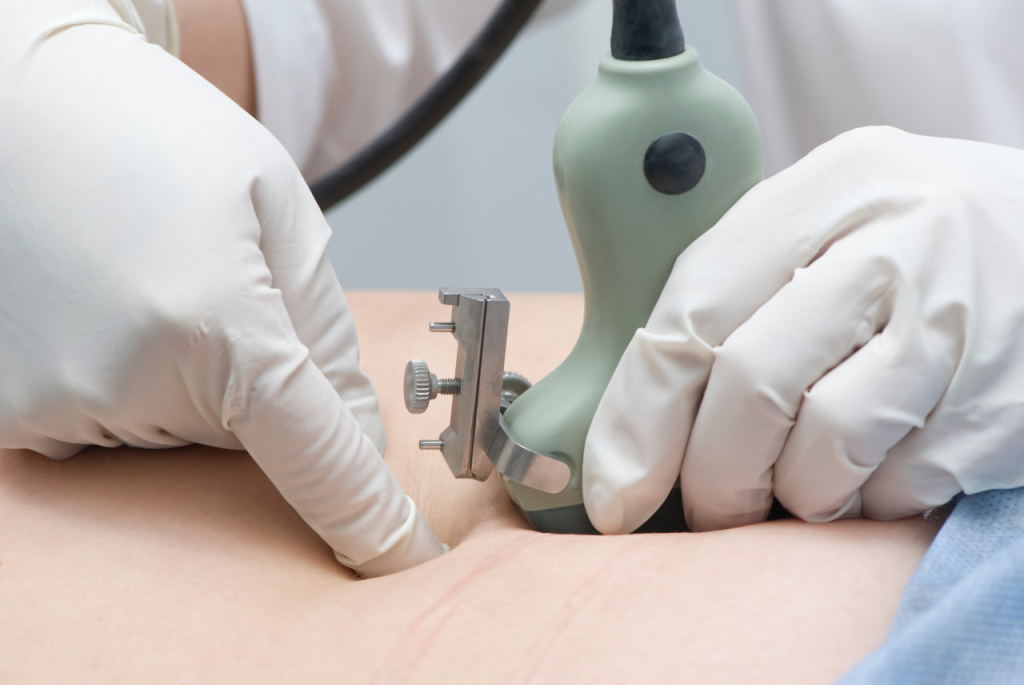
Bước 2: Bác sĩ tiến hành thủ thuật vô khuẩn chọc hút dịch ối. Nước ối sẽ được rút ra qua thành bụng bằng 1 cây kim rất nhỏ, sau đó mẫu nước ối này sẽ được thực hiện các xét nghiệm chẩn đoán cần thiết. Sau đó, thai phụ sẽ được siêu âm kiểm tra lại tình trạng thai nhi sau thủ thuật.
Bước 3: Theo dõi sau thủ thuật:
- Sau khi làm thủ thuật, khách hàng tiếp tục theo dõi và lưu viện trong khoảng 2 giờ
- Đánh giá lại tình trạng thai phụ trước khi ra viện
Bước 4: Ra viện:
- Thai phụ được hẹn thời gian nhận kết quả và theo dõi những dấu hiệu bất thường nên đi khám sớm
- Hẹn tái khám sau chọc ối 2 tuần.



Bài viết liên quan
Xét nghiệm E2 khi kích trứng có cần nhịn ăn sáng không?
Estrogen thường được biết đến là hormone sinh dục nữ với nhiều vai trò khác ...
Th11
Chuẩn bị niêm mạc tử cung để chuyển phôi trữ trong bao lâu?
Khi chuyển phôi tươi, bệnh nhân sẽ được tiến hành chuyển phôi trong chu kỳ ...
Th11
Tại sao cần xét nghiệm Prolactin khi khám hiếm muộn?
Hormone Prolactin đóng vai trò quan trọng ở cả nam giới và nữ giới. Hormone ...
Th11
Thay đổi số lượng nhiễm sắc thể gây ra những vấn đề gì?
Một người bình thường sinh ra với 46 nhiễm sắc thể (NST). 46 NST này ...
Th11
Tăng sản tuyến thượng thận bẩm sinh gây ra nguy cơ gì?
Tăng sản tuyến thượng thận bẩm sinh có tên Tiếng Anh Congenital adrenal hyperplasia – ...
Th10
Suy buồng trứng nguyên phát là gì?
Chất lượng trứng là yếu tố vô cùng quan trọng trong việc thụ thai. Đặc ...
Th10